蕁麻疹
- 蕁麻疹とは?
- 蕁麻疹の原因
- 刺激誘発型の蕁麻疹
- 特発性蕁麻疹
- 蕁麻疹の診断
- 蕁麻疹の治療
- 薬物療法のステップ1
- 薬物療法のステップ2
- 薬物療法のステップ3
- 蕁麻疹の予防
- 蕁麻疹になった時の注意点
1. 蕁麻疹とは?
蕁麻疹(じんましん)とは、突然皮膚の一部が赤みをおびてむくみ、腫れあがる状態をいいます。多くの場合、かゆみを伴います。数時間から一日以内に、症状が消えてしまうのも特徴です。日本人の10人に1人は経験する病気で、日本で皮膚科を受診する方のうち、5%ほどはこの蕁麻疹の患者だといわれています。蕁麻疹は、人から人へうつることはありません。蕁麻疹においては、皮膚のマスト細胞が何らかの機序で脱顆粒し、ヒスタミンなどの作用により、血管拡張(紅斑)と血漿成分の漏出(膨疹)が起こります。
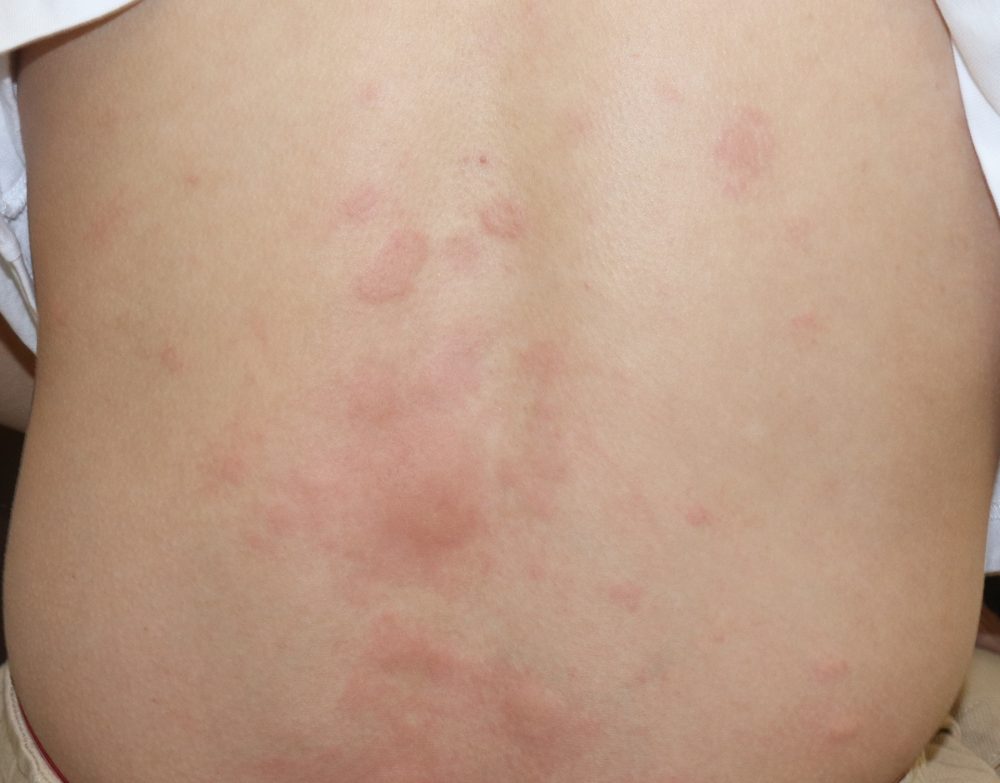
2. 蕁麻疹の原因
蕁麻疹(じんましん)は、原因がはっきりしているタイプの「刺激誘発型の蕁麻疹」と、原因がわからないタイプの「特発性蕁麻疹」に分けられます。原因を特定できるタイプは全体の1~3割ほどですが、原因がわからなくても薬物治療などで症状は改善します。
2-1. 刺激誘発型の蕁麻疹
刺激誘発型の蕁麻疹には、アレルギー(食品や食品添加物、薬剤や植物・昆虫などによるもの)や物理的な刺激(摩擦や圧迫、こすれ、寒冷・温熱刺激や日光など)、アスピリン蕁麻疹、コリン性蕁麻疹、接触蕁麻疹、運動や発汗、疲労やストレス、感染症、他の疾患(甲状腺疾患、ウイルス性肝炎、膠原病など)が原因によるものがあります。
刺激誘発型の蕁麻疹に分類されるもののうち、「食物依存性運動誘発アナフィラキシー」と呼ばれるものがあります。これは、特定の食物を摂取して2~3時間以内に運動したときにだけ現れる、特殊なアナフィラキシー症状(※)です。蕁麻疹を伴うことが多く、運動する機会の多い10代の子供に多くみられます。もし原因となる食物を食べても、運動が伴わなければ症状は現れません。食事のあとに体を動かすと咳が出る、息が苦しくなる、蕁麻疹が出るといったことがあれば、この病気の可能性がありますので、医療機関に相談してください。
※アナフィラキシー症状:複数の臓器や全身にあらわれるアレルギー反応です。蕁麻疹やかゆみのほか、息切れや咳、腹痛や下痢、嘔吐が起こります。これらの症状に加え、血圧の低下や意識障害が起きている場合は、アナフィラキシーショックと呼ばれる危険な状態です。
2-2. 特発性蕁麻疹
特発性蕁麻疹は、細菌やウイルスなどの感染、疲労、食べ物、ストレスなどの原因が複雑にからみあって起こると考えられていますが、はっきりとした原因はわかりません。発症後6週間以内におさまる「急性蕁麻疹」と、それ以上症状が続く「慢性蕁麻疹」に分けられます。
急性蕁麻疹は、一度だけ症状が出たり数日以内に症状がおさまるものが多いです。
慢性蕁麻疹では皮疹が出たり消えたりが続き、数ヶ月~数年にわたって症状が続くこともあります。
3. 蕁麻疹の診断
蕁麻疹の形や大きさを観察し、問診を行うことで原因を探っていきます。もしも蕁麻疹にアナフィラキシー症状が合併している場合は、まずその治療を優先し、体調が安定してから原因を調べます。
基本的に、蕁麻疹においては、紅斑を伴う軽度隆起した皮疹が、一過性で跡を残さず消退する、もしくは形が変わります。蕁麻疹の多くは、24時間以内に消失してしまうため、症状が出ている時の写真をスマートフォン等で撮り、病院にご持参いただくと診断の助けになります。
体の中で蕁麻疹が出る場所を調べ、症状が出たときの様子を聞き取ることで原因が分かれば、刺激誘発型の蕁麻疹と診断されます。アレルギーが疑われる場合は、血液検査や皮膚テストで原因を特定する場合もあります。一貫した原因や誘因がないと、特発性の蕁麻疹という診断になります。蕁麻疹全体に置いて、アレルギー機序が確認されるのは10%以下で、特発性の蕁麻疹が半数以上を占めます。
4. 蕁麻疹の治療
蕁麻疹の治療の基本は、薬物療法と原因の除去・回避です。
刺激誘発型の蕁麻疹では、原因の特定とそれらの因子の除去・回避が治療の中心になります。原因のわからない特発性蕁麻疹では、抗ヒスタミン薬を中心とした薬物療法を行っていきます。薬物療法には、以下に示す3ステップがあります。
どちらの場合も、最初の目標は治療で症状を抑えることになります。最終的には、無治療でも症状が出ない状態を目指していきます。
4-1. 薬物療法のステップ1
まずは、抗ヒスタミン薬の内服薬を使用します。必要に応じて薬の変更をしたり、増量や2種類の薬の併用を検討します。
この場合、ザイザル錠/シロップ(レボセチリジン塩酸塩)や、ビラノア錠(ビラスチン)、デザレックス錠(デスロラタジン)、ルパフィン錠(ルパタジンフマル酸塩)のほか、アレグラ錠/OD錠/ドライシロップ(フェキソフェナジン塩酸塩)、アレロック錠/OD錠/顆粒(オロパタジン塩酸塩)、アレジオン錠/ドライシロップ(エピナスチン塩酸塩)などが使われます。()で示したのは薬品の成分名で、ジェネリック医薬品ではこちらの名前になっていることが多いです。
4-2. 薬物療法のステップ2
ステップ1の薬のみでは効果が不十分な場合、別の種類の薬の併用を検討していきます。追加される薬には、H2拮抗薬、ロイコトリエン拮抗薬などがあります。場合によってはノイロトロピン錠/注射液(ワクシニアウイルス摂取家兎炎症皮膚抽出液)、グリチロン配合錠/強力ネオミノファーゲンシー静注(グリチルリチン製剤)、トランサミン錠/カプセル(トラネキサム酸)、レクチゾール錠(ジアフェニルスルホン)、抗不安薬、漢方薬などを併用することもあります。
H2拮抗薬は、通常は胃酸を抑える薬として使われるものですが、アレルギー反応に関わるヒスタミンの働きを抑える効果もあります。ガスター錠/散(ファモチジン)、ザンタック錠(ラニチジン塩酸塩)、タガメット錠/細粒(シメチジン)などが使われます。
ヒスタミン以外にもアレルギー反応に関わる物質はあり、その一つがロイコトリエンです。ロイコトリエンの働きを抑えるロイコトリエン拮抗薬には、キプレス錠/チュアブル/細粒、シングレア錠/チュアブル/細粒(モンテルカストナトリウム)、オノンカプセル/ドライシロップ(プランルカスト水和物)などがあります。
4-3. 薬物療法のステップ3
ステップ2までの治療で効果が不十分な場合、もしくはステップ1の段階で早急な治療が必要と判断された場合には、ステップ3に位置づけられる薬の使用が検討されます。
この段階で使用される薬には、プレドニン錠/散(プレドニゾロン)、リンデロン錠/散/シロップ/坐剤(ベタメタゾン)などの副腎皮質ステロイド、ゾレア皮下注(オマズリマブ)、ネオーラルカプセル/内用液(シクロスポリン)などがあります。
副腎皮質ステロイドの使用は、基本的には短期間に限られます。また、オマズリマブの適用は、「抗ヒスタミン薬の増量等の適切な治療を行なっても、日常生活に支障をきたすほどの痒みを伴う膨疹が繰り返して継続的に認められる場合」とされます。
5. 蕁麻疹の予防
原因のわかる刺激誘発型の蕁麻疹では、その原因の除去や回避が症状の予防になります。原因がわからない特発性蕁麻疹では、適切に薬を使用することで治療と発症の予防を兼ねていきます。
6. 蕁麻疹になった時の注意点
患部を冷やすとかゆみや赤みが軽減されるため、自宅でできる手当てとして有効です。ただし、寒冷刺激で出る蕁麻疹の場合は、症状が悪化してしまうので避けてください。温度の高いお風呂への入浴は、患部を温めてしまいかゆみや赤みを悪化させる場合がありますので注意してください。
疲労やストレス、感染などで蕁麻疹は悪化することがあります。激しい運動は避け、安静に過ごしてください。
蕁麻疹に伴って咳や息苦しさが生じるときは、アナフィラキシー症状が出ていることがあります。この場合は、すぐに医療機関に相談してください。

